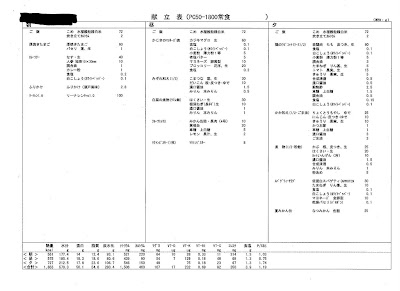
◆今日は、「栄養士さんが、作った”昼食弁当・591KCal”の「献立表」です。
(画面をクリックしていただけると、大きく・鮮明にご覧いただけます。
ストロールバーを上下・左右に動かしてご覧下さい。)
◆今回は”高血糖の治療”についてです。
◆高血糖の治療
高血糖であれば、すぐ治療しなければなりません。
高血糖が続くと、糖尿病性合併症を発症するリスクが高くなりますので、
すぐ医師にご相談ください。
うまくコントロールしたいという気持ちを伝え、目標に到達するには
どうすれば良いかを聞いてみてください。
◆治療のポイント 薬の種類や量を変える。
1.食事療法を厳密にする。
2.定期的な運動を増やす。
3.血糖検査を頻繁に行い、その結果に細かく対応する。
4.1型糖尿病の人に起こるケトアシドーシス
◆ケトアシドーシスは主に1型糖尿病患者さんに起こる深刻な状態です。
血液中のケトン値が高くなり、体が強い酸性になった状態です。
ケトンはインスリンが不足すると体脂肪から作られる物質です。
この状態になると、体は糖を使えないため、燃料として体脂肪を燃焼させます。
体がケトンを作り始めたときにインスリンを十分に補なわないと、
次のような状態になる場合もあります。
1.血糖値が上がり続けます。
2.ケトンが血液中にたまり、体の組織が強い酸性になります。
3.細胞が損傷を受け、重大な病気や時によっては死を招く可能性もあります。
◆ケトアシドーシスは、特にかぜやインフルエンザなどの感染症にかかっている時や、
強いストレス下にある時に、急激に発症します。
こんな時は1日に何度も血糖値と尿ケトン体を検査することが大切です。
◆ケトアシドーシスの症状
ケトアシドーシスが起こっているのを知らせる警告サインがあります。
無視してはいけません。
次のような場合は、血糖値と尿ケトン体を検査するか、
直ちに医師を受診してください。
1.普段より空腹と喉の渇きを感じる。
2.尿の回数が多くなった。
3.吐いたり、胃がむかむかする。
4.胃やおなかが痛い。
5.息が果物の匂いがする。
6.呼吸が苦しい。
7.熱がある。
◆ケトアシドーシスの治療
自分では治療できません。血糖値が250 mg/dlを超え、かつ尿に
ケトン体が出ていればすぐに医師に連絡して、指示に従ってください。
医師に連絡できない場合は、すぐに救急車を呼んで専門医の診察を受けましょう。
◆以上でわかるように、糖尿病は「医師」のアドバイスに
従いながら、あなた自身もできるだけ
糖尿病への知識を高めて、体調を良い方向にもっていきましょう。
将来、合併症が起こるリスクを少しでも減らすためにも、
この”ブログ”” 病院の栄養士さんが作った”「献立表」
(レシピ)を活用して糖尿病・【メタボリック症候群】の
「予防・改善」「ダイエット」に御役立て下さい。
◆次回は”糖尿病の日常的ケアのポイント”についてです。
▼「お気に入り」「ブックマーク」に”追加して、
役に立てれば”幸い”です。
▼アンケートに「ご協力」下さい。(右側にあります)
今後の「記事掲載」の参考にさせて頂きますので、
宜しくお願い致します。
☆ネオの「独り言」
今月も今日で終わりですね。
来月から、またガソリン・灯油が値上がりせるそうです。
スタッドレスタイヤも、新しいのと交換しないといけないし、
年末は”お金”がかかりそう・・・